תוכן עניינים

קנדידה – אמת או חלום? נפיחות, כאבי בטן, עייפות, ערפול, גרד נרתיקי – זה הוא?
מה זה "קנדידה" ?
קנדידה הינה פטריית שמר ממשפחת הפטריות הרחבה, השייכת לממלכת הפטריות (Fungi) – ממלכה ביולוגית עצמאית ונפרדת מממלכת הצומח, ואיננה חיידק.
האם קנדידה זה מסוכן
בשביל לענות על זה יש כמה דברים שקודם כל צריך להבין על פטריית השמר הנקראת 'קנדידה'
קנדידה נמצאת באופן טבעי במערכת העיכול אצל כ-50 אחוז מאוכלוסיית העולם, ונמצאת בווגינה אצל כ-25 אחוז מהנשים ואיננה גורמת נזק.
קנדידה מהווה בעיה אך ורק כאשר מופר האיזון הטבעי של כלל הרכיבים במערכת העיכול (מיקרוביום) כאשר היא משגשגת ומתרבה על חשבון אוכלוסיית חיידקי המעי האחרים.
למעשה, ישנם מחקרים הטוענים שהימצאות פטריית הקנדידה במינונים נכונים דווקא יכולה לעזור במניעת שגשוג של חיידקים אלימים העלולים להסב נזק לגוף, כך שהנושא איננו שחור-לבן. זו הסיבה למחלוקות בעולם הרפואה סביב נושא זה וסירוב של הרפואה הקונבנציונאלית להתייחס במרבית המקרים אל הקנדידה כאל מחלה.
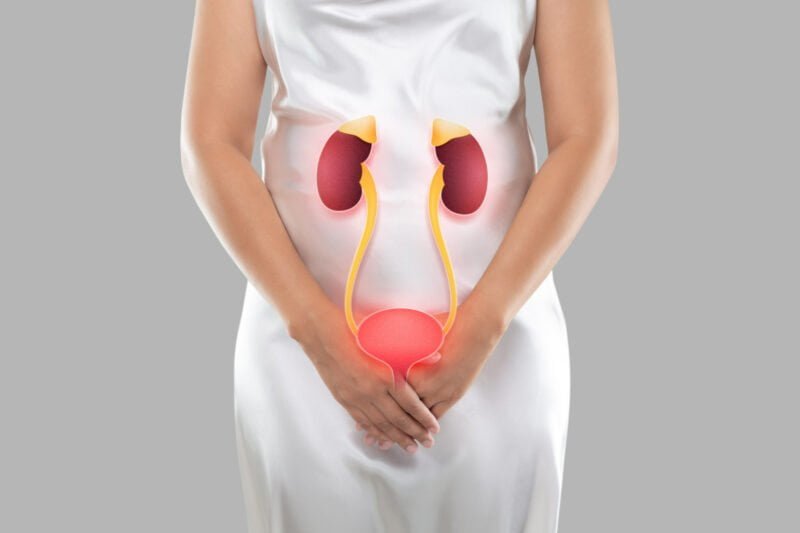
דרך התפשטות הקנדידה
דרך התפשטות הקנדידה היא בשליחת קורים ויצירת 'תפטיר' שעלול לפלוש למבנים אחרים הסמוכים למקום גידולה.
היא עלולה להתפשט מצד אחד לאזור הלוע-גרון, שם היא ניקראת בשם 'קיכלי', ועלולה גם להתפשט מטה לווגינה אצל נשים ולגרום בשתי האזורים לגרד כואב והרס של הרקמות.
כאשר הקנדידה שבמערכת העיכול מתרבה ויוצאת מאיזון, היא עוברת המרה לתצורה אלימה יותר והיא עלולה להפריש רעלים שעלולים להיספג אל זרם הדם ולגרום לפגיעה מערכות עצביות, לערפל ובלבול. במקרים נדירים ביותר הקנדידה עלולה לפלוש אל זרם הדם ולהגיע משם לרקמות אחרות בגוף.
סוגי קנדידה בגוף והמאפיינים השונים
" שמעתי שיש קנדידה במלא מקומות בגוף.
איך נידבקים בקנדידה? מאיפה היא מגיעה " ??
למעשה, יש מספר מקומות בהם הקנדידה יכולה להתפשט ולהתרבות יתר על המידה, ולכל מקום יש את המאפיינים הייחודיים לו ואת הסיבות הייחודיות הגורמות להתפשטות חריגה של הקנדידה באזור.
האזורים העיקריים בהם נפגשים עם מקרים אלו כוללים קנדידה במערכת העיכול, קנדידה בוואגינה אצל נשים, וקנדידה בחלל הפה.
קנדידה במעיים (מעי דק / גס)
מאופיין בהפרה של האיזון של אוכלוסיית חיידקי מעיים הנגרמת מצריכת אנטיביוטיקה ומתזונה לקויה שהייתה חסרה בסיבים תזונתיים (אשר אמורים לתרום לשגשוג בריא של כלל אוכלוסיית חיידקי המעי והיעדרם עלול להביא להתפשטות יתר של חיידקים אלימים ושל פטריות לא רצויות).
יש הטוענים שצריכת-יתר של סוכרים יכולה גם היא לגרום לשגשוג הפטרייה בשל העובדה שסוכר הוא המזון המועדף עליה ובשל הניסיון הקליני של נטורופתים שרואים הימצאות ויזואלית של הפטרייה בווגינה, בלשון ובציפורניים אצל אנשים עם דיאטה המליאה בפחמימות פשוטות.
חשוב להבין שכאשר מדברים על 'קנדידה במעיים' לא מדובר בהכרח בבעיה עצמאית שמתקיימת בבידוד. במקרים רבים, כאשר יש דיסביוזיס (חוסר איזון) במיקרוביום של המעי, הבלאגן חוגג – ולא פלא שימצאו שם כמה וכמה סוגי חיידקים פתוגניים, טפילים, וגם פטריות. כלומר, הקנדידה עלולה להיות חלק מתמונה רחבה יותר של חוסר איזון במעי, ולא בהכרח ה'אשמה' היחידה לתסמינים שאתם חווים.
קנדידה בווגינה (קנדידה נרתיקית)
קנדידה בוואגינה אצל נשים איננה מוגדרת כמחלת מין כיוון שהיא מגיעה לשם גם ללא תלות ביחסי מין אולם שכיחותה עולה אצל נשים הפעילות מינית. דרך ההדבקה בדרך כלל איננה מבן הזוג אלא משאריות צואה עצמיות הנכנסות לאזור במהלך קיום יחסים, בדומה להדבקה זהה בדלקות שתן (יש באתר הנחיות למניעת דלקות שתן חוזרות שבחלקן תקפות גם עבור מניעת הדבקה חוזרת בקנדידה נרתיקית לצד פעולות נוספות).
נקודה חשובה שכדאי לדעת: קנדידה נרתיקית אצל נשים בדרך כלל מעידה על כך שיש כמות כלשהי של הפטרייה גם במעי הגס – כיוון שאחרת, ברוב המקרים, היא לא הייתה מתפתחת בנרתיק. הנוכחות שלה בנרתיק לעיתים מעידה על חוסר איזון גם במעיים. זה לא אומר בהכרח שצריך 'להשמיד' את הפטרייה במעיים, אבל כן שיש מקום לאזן ולטפל גם שם – ולא רק מקומית בנרתיק. זו בדיוק הסיבה שטיפולים מקומיים בלבד פעמים רבות נכשלים או מובילים להדבקה חוזרת.
קנדידה בחלל הפה
(יפורט בהמשך)
קנדידה מערכתית בזרם הדם וזיהום כללי
קנדידה מערכתית אצל אנשים בריאים כתוצאה מזיהום בניתוח ושימוש בכלים שלא חוטאו כראוי או אצל אנשים חולים מאוד שמערכת החיסון שלהם קרסה כליל. מדובר במצב נדיר מאוד שכמעט ואינו קורה.

מהם הסימפטומים הנפוצים בקנדידה?
קנדידה בפה (קיכלי) תאופיין בחיפוי לבן על הלשון, החיך או דפנות הפה, יחד עם תחושת צריבה, טעם לא נעים בפה, ולעיתים קושי בבליעה או תחושה שהמזון "נתקע". בזיהום קיכלי חמור יותר ייתכנו גם סדקים כואבים בזוויות הפה.
קנדידה נרתיקית מאופיינת בגרד בלתי נסבל – לעיתים חיצוני ולעיתים גם פנימי – שמלווה בצריבה ובהפרשות לבנבנות (לא תמיד בצורת 'קוטג" קלאסי). מה שמייחד את הכאב בקנדידה נרתיקית לעומת זיהומים חיידקיים הוא שפטריית הקנדידה, כאשר היא עוברת לתצורתה האלימה, שולחת חוטי תפטיר (hyphae) שחודרים פיזית אל תוך תאי הרקמה ופוגעים ברירית הנרתיקית. הרס הרקמות הזה גורם לתחושה ייחודית – כמו נייר זכוכית באזור, חיכוך כואב ומחופספס שמתעצם במיוחד בקיום יחסי מין (דיספארוניה שטחית). בהתלקחויות חריפות, הכאב והגרד יכולים להיות בלתי נסבלים ממש ולפגוע באופן משמעותי באיכות החיים.
נקודה חשובה שצריך לזכור: לעיתים יש גרד נרתיקי כרוני בלתי פוסק, למרות שבתרביות לא מוצאים פטריית קנדידה. ולעיתים – גם לאחר טיפול אנטי-פטרייתי ממוקד (בין אם נטורופתי ובין אם תרופתי, כולל תרופות חזקות לפטרת שרופאים נותנים) – הגרד פשוט לא עובר. במקרים כאלה, ישנם מצבים אחרים שגורמים לאותה רגישות דלקתית וגרד באזור, אך אינם זיהומיים כלל – לא נרחיב עליהם במאמר זה, אבל חשוב לדעת שהם קיימים. הבעיה היא שלפעמים גם רופאים נותנים באופן אמפירי (על סמך תסמינים בלבד) תרופה אנטי-פטרייתית, ואם היא לא עוזרת – נותנים עוד אחת, ועוד אחת, ואפשר להמשיך ככה חודשים ואפילו שנים. אם לא מבינים שזה בכלל לא קנדידה ולא זיהום – ממשיכים לסבול ולקחת לריק טיפולים קוטלי פטריות וחיידקים שלא מביאים לשום שינוי. אז אם את חווה גרד כרוני שלא מגיב לשום טיפול אנטי-זיהומי – שווה לזכור את הפסקה הזו ולבדוק כיוונים אחרים.
קנדידה במערכת העיכול במקרים רבים גורמת למגוון תסמינים שלעיתים קשה לקשר אותם דווקא לפטרייה, וזו בדיוק הסיבה שיש כל כך הרבה בלבולים סביב הנושא. התסמינים הנפוצים כוללים: עייפות כרונית, חולשה כללית, ערפל מחשבתי (קושי להתרכז, תחושה של 'ראש כבד'), נפיחות בטנית וגזים – במיוחד לאחר ארוחות עתירות פחמימות, כאבי בטן, פריחות בעור שלא מגיבות לטיפולים דרמטולוגיים רגילים, כאבי מפרקים, אלרגיות שמחמירות או מופיעות לפתע, בלבול, ירידה במשקל, וכמיהה חזקה למתוק. חלק מהתסמינים הללו – כמו הערפל המחשבתי והעייפות – קשורים לרעלנים (טוקסינים) שהפטרייה מפרישה ושנספגים אל זרם הדם ומשפיעים על מערכת העצבים המרכזית. תסמינים אחרים כמו הנפיחות והגזים קשורים להשפעה הישירה של הפטרייה על סביבת המעי, על תהליכי התסיסה שהיא מייצרת, ועל הנזק לרירית המעי.
פטריות בציפורניים וכפות הרגליים – האם זה קנדידה?
נקודה שחשוב לדעת: פטריות שמופיעות בציפורניים ובכפות הרגליים (שינוי צבע הציפורן, עיבויה, התקלפות עור בין האצבעות) – אלו בדרך כלל כלל לא קנדידה. מדובר בפטריות מסוג אחר לגמרי, בעיקר דרמטופיטים (Dermatophytes), שהן פטריות המתמחות בפירוק קרטין – החלבון שמרכיב את הציפורניים, השיער והעור. אלו פטריות שונות בתכלית מפטריית הקנדידה מבחינת המנגנון שלהן, הסביבה שהן משגשגות בה, והטיפול בהן. הרבה פעמים אנשים מבלבלים ביניהן שלא לצורך – ונוקטים צעדים כנגד 'קנדידה' בגלל פטרייה בציפורניים, בעוד שמדובר בשני דברים שונים שדורשים גישה טיפולית שונה.
עוד חשוב לדעת: פטריות מהסוג הזה עיקשות ביותר, והטיפול בהן דורש שילוב של טיפול חיצוני (מקומי) וגם פנימי. הסיבה לעיקשות שלהן היא שלאזורים הפריפריאליים בגוף – כפות הרגליים, אצבעות, ציפורניים – מגיעה פחות זרימת דם בהשוואה לאיברים מרכזיים, וממילא מגיעים לשם פחות תאים של מערכת החיסון שיכולים להילחם בהתיישבות הפטרייה ולהגן על הרקמה. זו גם הסיבה שאצל אנשים עם מחלות רקע שפוגעות בזרימת הדם לפריפריה – כמו סוכרת, מחלות כלי דם, ומצבים נוספים – פטריות ברגליים שכיחות הרבה יותר. גם אצל אנשים עם מערכת חיסון מדוכאת או חלשה, וגם – ושווה לדעת – אצל אנשים שצורכים הרבה ג'אנק פוד וסוכר, כיוון שאנחנו יודעים שצריכת סוכר מופרזת כשלעצמה מורידה את פעילות מערכת החיסון ומקלה על התיישבות פטריות באזורים פגיעים. סביבות לחות (כמו נעליים סגורות לאורך זמן) מוסיפות שמן למדורה.
הטיפול בפטריות מהסוג הזה מעט שונה מטיפול בקנדידה, ומניסיוני הוא גם סיזיפי לא מעט – אבל בכל מקרה, הימצאות פטרייה בציפורניים או בכפות הרגליים לא משליכה על השאלה 'האם יש לי קנדידה במעיים' או על קנדידה סיסטמית. אלו עולמות שונים.
"אם אני סובל/ת במערכת העיכול מן הדברים ברשימה שהייתה קודם, האם זה אומר שיש לי קנדידה" ?
יתכן. אך לא בהכרח.
יש עוד המון גורמים ומחלות שיכולים לגרום בדיוק לאותם התסמינים ולכן חשוב לא להזדרז ולקבוע שיש לכם קנדידה. גם תיגרם לכם עוגמת נפש כשאר תנקטו המון צעדים ותפנו המון משאבים לטיפול שיתברר כמיותר ללא תועלת.
בנוסף, אסטרטגיית הטיפול שמיושמת לקנדידה, הפוכה מאסטרטגיות טיפול שצריכות להינקט במחלות מעיים אחרות. מסיבה זו, יתכן ונקיטת צעדי טיפול שמיועדים לטיפול לקנדידה, לא רק שלא יועילו לשיפור מצבכם הבריאותי – אלא רק יחמירו אותו.
לדוגמה, תסמינים כמו נפיחות בטנית אחרי ארוחות, ערפל מחשבתי, עייפות כרונית וגזים – יכולים להיגרם גם ממצבים אחרים לגמרי שאינם קנדידה. אחד הנפוצים שבהם הוא SIBO (Small Intestinal Bacterial Overgrowth) – גדילת יתר של חיידקים במעי הדק, מצב שבו חיידקים שאמורים להימצא בעיקר במעי הגס משגשגים במעי הדק ויוצרים תסיסה מוגברת, נפיחות, וספיגה לקויה.
מצב דומה נוסף הוא IMO (Intestinal Methanogen Overgrowth) – גדילת יתר של מיקרואורגניזמים מייצרי מתאן (בעיקר מסוג Methanobrevibacter smithii) במעי הגס, שגורמים לנפיחות, עצירות, ותסמינים עיכוליים שנראים מאוד דומים לאלה של קנדידה. שני המצבים הללו נפוצים הרבה יותר ממה שחושבים, ולעיתים קרובות הם בעצם מה שעומד מאחורי התסמינים – לבד, או במקביל לנוכחות של פטריית הקנדידה.
ויש עוד: לפעמים כל התסמינים הללו כלל אינם נובעים מדיסביוזיס (חוסר איזון במיקרוביום), אלא מבעיות תפקודיות במערכת העיכול – כמו ייצור לקוי של אנזימי עיכול, בעיות בתפקוד כיס המרה, או בעיות בתנועתיות (מוטיליות) של המעי – שדורשות פתרון אחר לגמרי. ולעיתים מדובר בבעיה מערכתית שמקורה כלל אינו בעיכול אלא במקום אחר בגוף, אך מתבטאת בתסמינים שנדמים כאילו הם מגיעים ממערכת העיכול.
זו בדיוק הסיבה שאני כותב את המאמר הזה – לא כדי להפחיד, אלא כדי שלא תקפצו מיד לטיפול מוכוון קנדידה לפני שמבינים שיכולות להיות עוד סיבות רבות לאותם תסמינים. מערכת העיכול – זה דבר מורכב. וכשמנסים לפשט אותה אל דבר יחיד 'יש לי קנדידה' – עלולים לפספס אבחנות מדויקות יותר, וטיפול יעיל יותר.
איך מאבחנים קנדידה
זה מאוד תלוי על איזה סוג התפשטות של קנדידה מדובר. אעבור כאן על קנדידה בפה, קנדידה נרתיקית, קנדידה במערכת העיכול, ועוד כמה שיטות אבחון נוספות.
בדיקת קיכלי (קנדידה הנמצאת בפה)
יש אפשרות לאבחן בבדיקות מעבדה דרך קופות החולים קנדידה. ניתן לבקש מרופא המשפחה תרבית לשון – בדיקה לקיכלי (זו הקנדידה שבפה).
חיפוי לבן על הלשון – לא תמיד קנדידה
לפני שקופצים למסקנות, שווה לעצור ולדעת: חיפוי לבן על הלשון הוא תופעה שכיחה יחסית ולא מעידה אוטומטית על קנדידה. ואני אומר את זה כי הרבה אנשים רואים שכבה לבנבנה על הלשון, נבהלים, קוראים פוסטים באינטרנט – ומיד רצים לעשות 'בדיקות רוק' בכוס מים או נשלחים על ידי מטפלים שונים לטיפולים בקנדידה, כשלפעמים זה בכלל לא מה שקורה.
חיפוי לבן על הלשון יכול להיווצר מהצטברות של תאים מתים, חיידקים, שאריות מזון וחלבונים על גבי הפפילות הזעירות שמכסות את פני הלשון. במצב רגיל, תאים אלו נשחקים באופן טבעי, אך כאשר קצב ההצטברות עולה על קצב ההסרה הטבעית – נוצר חיפוי לבן שאיננו קנדידה כלל. הפפילות עלולות להתארך ולהפוך למקום שלוכד חלקיקים, ובשילוב עם היגיינת פה לקויה, החיידקים הטבעיים מתרבים ויוצרים שכבה דביקה (ביופילם) שנראית כמו חיפוי לבן.
הגורמים השכיחים לחיפוי לבן שאינו קנדידה כוללים: היגיינת פה לקויה (אי צחצוח שיניים ולשון באופן סדיר), יובש בפה – כתוצאה מתרופות מסוימות, נשימה דרך הפה או מצבים רפואיים, עישון וצריכת אלכוהול שגורמים לגירוי ושינויים בסביבה הפומית, מחסור בוויטמינים מקבוצת B ובברזל, ומצבי סטרס שמשפיעים על ייצור הרוק ועל מערכת החיסון המקומית.
אז מה ההבדל? חיפוי של קנדידה (קיכלי) נוטה להיות סמיך יותר, מוגבה מעט מעל פני הרקמה, ובדרך כלל מלווה בתסמינים נוספים כמו צריבה, טעם רע מתמשך, כאב בזמן אכילה או בליעה, ולעיתים סדקים בזוויות הפה. כשמנסים לגרד את החיפוי של קנדידה, לעיתים נחשפת מתחתיו רקמה אדומה ורגישה. חיפוי לבן 'רגיל' לעומת זאת, בדרך כלל אינו כואב ומגיב לשיפור בהיגיינת הפה – צחצוח הלשון עם מברשת רכה או מגרד לשון ייעודי, שתייה מרובה, ושמירה על לחות הפה.
יצא לי להיתקל במקרים בהם אנשים טופלו בטיפול לקנדידה בעוד שהחיפוי הלבן על הלשון היה בגלל בעיות אחרות לגמרי – כמו היגיינת פה לקויה, יובש כרוני בפה, או מחסורים תזונתיים. לכן, לפני שקופצים לכל מיני בדיקות רוק בכוס מים או מתחילים טיפול – כדאי לקחת צעד אחורה ופשוט לעשות תרבית קיכלי דרך קופת החולים. זו בדיקה פשוטה שיכולה לתת תשובה ברורה ולחסוך הרבה עוגמת נפש וטיפולים מיותרים.
(כמובן, כאשר קיים חיפוי מסיבי וברור על הלשון עם תסמינים חמורים – שם יש מקום לחשוד בפגיעות חיסונית רחבה ולבדוק את המצב ביסודיות. אבל במקרים כאלו הדבר ייראה בלשון בבירור ובדרך כלל מלווה בסימפטומים נוספים).
אבחון קנדידה בוואגינה אצל נשים
במידה וקיים חשד ניתן לבצע בדיקת מעבדה דרך קופות החולים השונות דרך לקיחת תרבית מאזור ההדבקה (לעיתים מסתפקים בבדיקה מיקרוסקופית אך היא מפספסת חלק מן המקרים). ניתן לבקש מרופא המשפחה תרבית נרתיקית, ולציין שתכלול בדיקה גם לפטריות (קנדידה) וגם לחיידקים – כיוון שלעיתים הזיהום הוא חיידקי ולא פטרייתי כלל, והתסמינים דומים.
אצל נשים ניתן לעיתים גם לאבחן על סמך תסמינים כמו גרד או צריבה ווגינאלית, חיפוי לבן כמו קוטג' בדפנות ובדרך כלל היעדר של ריח או ריח נייטראלי – בניגוד לזיהום חיידקי שהוא בעל הפרשות צהובות ובעל ריח רע. (חשוב לדעת שמקרים רבים של קנדידה יש היעדר של חיפוי לבן דמוי קוטג' ומקרים רבים מתפספסים בגלל שנשים רגילות לחשוב שקנדידה תמיד מופיעה בצורת חיפוי לבן. בעוד התסמין העיקרי שמופיע יותר הוא דווקא גרד, בדרך כלל חיצוני שלעיתים גם מתקיים לצד דיספארוניה שטחית – כאבים בקיום יחסים. ישנם גם מקרים הפוכים בו נשים מאבחנות על דעת עצמן שיש להם קנדידה נרתיקית – בעוד שבבדיקות מתקדמות יותר עולים ממצאים אחרים ומתגלים זיהומים אחרים חיידקיים או טפילים שאינם קנדידה. אבחון עצמי שגוי מתקיים למעלה מ-60% מן הפעמים בהן נשים מאבחנות עצמן על סמך סימפטומים ויש לתת על כך את הדעת).
מקרה נוסף ששווה להכיר: ישנו מצב שנקרא וגינוטיס ציטוליטי (Cytolytic Vaginosis) – שבו יש התרבות יתר של חיידקים 'טובים' (לקטובצילוס) בנרתיק. המצב הזה גורם לתסמינים שדומים מאוד לקנדידה, כולל חיפוי לבן-אפרפר וגרד, אך הוא איננו קנדידה כלל – והטיפול בו הפוך מהטיפול בקנדידה וגינאלית. יצא לי להיתקל במקרים בהם יישום פרוביוטי שניתן בהנחה שמדובר בקנדידה – רק החמיר את המצב, כיוון שהבעיה הייתה דווקא עודף של חיידקים טובים ולא חוסר בהם. זו עוד סיבה שאבחון מדויק – ולא רק על סמך סימפטומים – הוא קריטי.
פעמים רבות רופאים מסתפקים בתשאול ומתאימים טיפול תרופתי מתאים, ואם הטיפול נכשל הם מבצעים תרבית לקבלת אבחנה מדויקת וזיהוי סוג הקנדידה כיוון שהתרופות והמשחות הנפוצות לקנדידה אינם פועלים על כל הסוגים.
אבחון קנדידה במערכת העיכול
לגבי בדיקת מעבדה לקנדידה במעיים – ניתן לבצע בדיקת צואה לאבחון הימצאות קנדידה במעיים.
אולם!! לאור הנקודות שהזכרתי בתחילת המאמר, צריך להבין שלבדיקת צואה רגילה לקנדידה אין משמעות קלינית חזקה, כיוון שהיא קיימת באופן טבעי אצל מרבית מהאוכלוסייה. לכן, ההחלטה האם היא יצאה מאיזון ומשגשגת יותר מידי תהיה על סמך סימפטומים בלבד.
חשוב להבהיר: כשאני כותב "בדיקת צואה" כאן, אני מתכוון לבדיקות צואה פשוטות – שבודקות בעיקר את עצם הימצאות הקנדידה (ולעיתים נותנות תוצאה על סקאלה מסוימת). בדיקות כאלה ניתן במקרים מאוד מיוחדים לבצע גם דרך קופות החולים (כמדומני שכיום לא ניתן להשגה) וגם דרך מרכזים אלטרנטיביים בארץ (בעבר היו שתי מרכזים כאלו בארץ – והם נסגרו. יתכן ומאז נפתחו אחרות. בכל אופן – על אחת מהן שמעתי מהמייסדים, שהם במילא הפסיקו להשתמש בהם 'כי "בכל מקרה לכל אדם שעושה שם את הבדיקה – אנחנו מוצאים קנדידה. לכן הבדיקה כבר לא באמת משנה לנו ואנחנו הפסקנו לשלוח ואנחנו במקום מאבחנים בשיטות שלנו ומטפלים"). ואכן, לבדיקות אלו אין משמעות חזקה – כיוון שבאמת לכ-50 אחוז מהאוכלוסייה יש נוכחות כלשהי של קנדידה, וזה לא אומר בהכרח שיש בעיה.
אבל – יש גם בדיקות צואה מתקדמות יותר, שהן דבר שונה לגמרי. מדובר בבדיקות פונקציונאליות מתחום הרפואה הפונקציונאלית – בדיקות צואה נרחבות להרכב המיקרוביום כולו, שבוחנות לא רק קנדידה אלא את כל ההרכב: סוגי חיידקים 'טובים' ו'רעים', פטריות שונות, טפילים, ומדדי דלקת במעיים. ומשם כבר אפשר להבין לא האם יש קנדידה (כי זה שיש – זה הגיוני), אלא האם הנוכחות שלה חריגה ביחס לשאר הרכב המיקרוביום. מבחינת אחוזים ויחסים בין הרכבים – שזה בעיקר מה שמשנה. וגם אפשר לקבל נתונים נוספים פונקציונאליים שמרמזים על כמות הנזק לרירית המעי, ולחבר את זה אל התמונה הקלינית ולהבין עד כמה הקנדידה באמת משמעותית בכל הסיפור.
על גבי זה, ניתן גם לאמוד את ה'אלימות' של הזנים, או האם הם כבר מייצרים טוקסינים (רעלנים) שעוברים לזרם הדם ומשפיעים על הגוף באופן סיסטמי – דרך בדיקת חומצות אורגניות בשתן. בבדיקה זו ניתן למצוא מטבוליטים (חומרי פירוק) שהפטרייה הזו ושמרים אחרים מייצרים, כמו ארבינוז D-arabinose ואחרים, שיכולים להשלים את התמונה ולעזור להבין עד כמה הנוכחות של הקנדידה במעיים באמת משמעותית מבחינת הנזק שהיא גורמת (או פטריות שמר אחרות שאינן מסוג קנדידה).
חשוב לדעת: בדיקות אלו אינן זמינות דרך קופות החולים. מדובר בבדיקות שנשלחות למעבדות מתקדמות בחו"ל, ולרוב ההזמנה שלהן מתבצעת דרך מטפלים שעובדים עם המעבדות הללו. אני עובד עם מעבדות כאלו, אבל אני רוצה להגיד שתי דברים חשובים:
1. לא בכל מצב צריך לבצע את הבדיקות המתקדמות הללו. וזה הרבה פעמים תלוי בהעדפה אישית. נכון לטפל, לאחר איסוף מקצועי של היסטוריה רפואית, איסוף סימפטומים וחקריה מדוקדקת במפגש עם מטפל מקצועי, גם בלי ללכת לבדיקות היקרות הללו. אם מתשאלים נכון, ומצליחים לבודד את המקרה, מאפשרויות אחרות עליהן דיברתי במאמר כאן (כמו בעיות תפקודיות במעי, או SIBO גדילת יתר של חיידקי מעי דק, או בעיות בריאות אחרות דומות)ץ
2. אל תזמינו את הבדיקות האלו לבד. ואני כותב את זה ממקום של ניסיון. הבדיקות עצמן עולות לא מעט כסף – לעיתים אלפי שקלים – ובלי מטפל שיודע לקרוא ולפענח אותן, מקבלים בחזרה דף עם המון נתונים שאין מושג מה לעשות איתם. ראיתי את זה קורה יותר מפעם אחת: אנשים שהזמינו בדיקות על דעת עצמם, קיבלו תוצאות, ובסוף הדף נשאר בבית בלי שהביא לשום צעד טיפולי מועיל.
הסיבה לכך היא שבנטורופתיה וברפואה הפונקציונאלית, אף פעם לא מסתכלים על פרמטר בודד בבדיקה. הערך של הבדיקות הללו הוא ביכולת לאגד כמה נתונים יחד – לראות את היחס בין כלל הפרמטרים, לחבר את התוצאות אל התסמינים של האדם הספציפי ואל ההיסטוריה הרפואית שלו, ורק על סמך התמונה הכוללת הזו אפשר להבין מה באמת קורה – ואיזה טיפול מתאים ואיזה לא. הדף עצמו, ללא הפרשנות הזו – חסר תועלת. ולכן, אם אתם שוקלים בדיקות מתקדמות, עשו זאת בליווי של מטפל שיודע לעבוד עם הבדיקות הללו.
אפשר לטפל אחרי אפיון של הבעיה לעיתים גם ללא הבדיקות המתקדמות, על סמך תשאול מדויק ותמונה קלינית רחבה. וניתן לבצע גם את הבדיקות המתקדמות כדי 'לדעת-שזה-זה' ולהרגיש יותר ביטחון. לפעמים גם רואים בהן שאין זכר כלל לקנדידה במעיים (זה לא אומר שיש 0, אבל זה בהחלט אומר שהקנדידה אינה הכיוון) – ואז פונים להתמקד בבעיות אחרות, כמו SIBO, או חוסר איזון חיידקי אחר, או בעיה תפקודית שהתגלתה באותן בדיקות.
אין בדיקת סקר קונבנציונלית פשוטה וזמינה בקהילה לקנדידה מערכתית אמיתית (כלומר מצב שבו הפטרייה עצמה נמצאת בזרם הדם – candidemia). האבחון למצב כזה נעשה בעיקר בבית חולים, בעיקר באמצעות תרביות דם, ולעיתים בעזרת בדיקות דם תומכות כמו β-D-glucan – אך זו בדיקה שאינה ספציפית לקנדידה ולכן אינה "כן/לא" חד-משמעי לבד.
חשוב להבין שמדובר לרוב במצב שמופיע אצל אנשים חולים או מאושפזים, ובדרך כלל בהקשר של גורמי סיכון ברורים (כמו צנתר מרכזי, טיפול נמרץ, TPN, חשיפה לאנטיביוטיקה רחבת טווח, דיכוי חיסוני ועוד). אצל אנשים בריאים זה נדיר מאוד – ולכן ברוב המקרים אין שום היגיון "לחפש" את זה בקהילה. וזה לא המצב עליו הנטורופתים מדברים (אם כי לעיתים יש טעות בתחום הרפואה האלטרנטיבית וחל לפעמים בלבול מושגים, כשמדברים בחוסר דיוק על 'חדירת קנדידה לזרם הדם' , בעוד מדובר בעיקר על חדירת טוקסינים, תוצרי הפרשה של פטריות כאלו , מהמעיים, אל זרם הדם, כמו רעלנים שגם חיידקים רעים אחרים רעים מפרישים מהמעיים אל זרם הדם. אך לא חדירה של הפתוגנים של הזיהום עצמו. של הפטרייה עצמה).
ולכן, כשאנשים אומרים "יש לי קנדידה" ומייחסים לזה ערפול מוחי או עייפות – בדרך כלל הם לא מתכוונים (ובטח לא מתארים) קנדידה בדם. אם פטריות אכן חדרו לזרם הדם – זה מצב רפואי רציני שמטופל בבית חולים, לא משהו שממשיכים איתו כרגיל.
אחזור ואדגיש – חשוב להבדיל: ייתכן שתהליכים במעי הקשורים לשגשוג שמרים או פטריות יובילו לתוצרים מטבוליים או סמנים עקיפים שיכולים להיספג ולהשפיע סיסטמית (ואפשר לעיתים להעריך אותם בעקיפין בבדיקות מסוימות) – אבל זה שונה לגמרי ממצב שבו הפטרייה עצמה נמצאת בזרם הדם. הרבה פעמים מערבבים בין שני הדברים. הרעלנים שהקנדידה מפרישה יכולים להגיע לזרם הדם ולהשפיע סיסטמית על הגוף (ואת זה אפשר לאמוד בבדיקותהמתקדמות יותר שציינתי, בדיקות פונקציונאליות במעבדות מתקדמות) – אך זה שונה לגמרי מחדירה של הפטרייה עצמה לזרם הדם. הרבה פעמים יוצרים ערבוב בין שני הדברים האלה.
שיטות אלטרנטיביות
ישנה בדיקה מאוד פופולארית הרווחת בציבור של 'מבחן הרוק' בו יורקים לתוך כוס ובודקים לאחר מספר דקות האם רואים 'קורים' שאופייניים לקנדידה. המשמעות של תוצאות הבדיקה בעירבון מוגבל גם בגלל שלכלוכים ו'קורים' שצפים על פני המים לא בהכרח מעידים על זיהום אמיתי של הפה בקנדידה, אך בעיקר המבחן איננו יכול להעיד על בעיות קנדידה מערכתיות בגלל שהימצאות קנדידה בפה לא מעידה בהכרח על קנדידה בשאר הגוף (רק כאשר קיים חיפוי מסיבי של קנדידה על הלשון אז יש מקום לחשוב על פגיעות גדולה של מערכת החיסון אצל המטופל ולחשוד בהימצאות קנדידה גם במקומות אחרים בגוף. אך במקרים כאלו – הדבר ייראה בלשון בבירור ולא נצטרך מבחן יריקה לכוס בשביל זה….).
קנדידה ונטורופתיה
אל מה צריך לשים לב?
האבחון הנפוץ לקנדידה במערכת העיכול, על ידי נטורופתים הוא בדרך כלל על סמך סימפטומים ומילוי של 'שאלון קנדידה' בלבד, דבר שעלול להוביל לבלבולים רבים בנושא וגם לצעדי טיפול שגויים.
לעיתים אכן יש לכם קנדידה, אך יש צורך גדול להיזהר מאבחון קנדידה על סמך סימפטומים לבד (גם אם 'אבחון' זה נעשה על ידי נטורופתים מוסמכים), כיוון שישנן מחלות רבות שגורמות לסימפטומים דומים מאוד. יש נטייה למטפלים – וגם למטופלים – לעיתים לזהות כל דבר שלא מספיק מובן להם או שמשפיע על התקוד הכללי של האדם – כ'קנדידה' ויש מגוון של אתרי אינטרנט בעברית ובאנגלית שמציעים 'אבחון מהיר' לקנדידה ושלל עצות שלא תמיד מתאימות או נכונות למצב הבריאותי. (ככלל אצבע ניתן לומר שאם התחלתם טיפול בקנדידה אצל מטפל או באופן עצמאי, ואתם עדיין לא רואים הטבה מלאה או אפילו חווים החמרה בחלק מן התסמינים – אולי הגיע הזמן לחפש יותר לעומק ויתכן ויש לכם משהו אחר…).
התחלת טיפול או התחלת טיפול עצמי בקנדידה יכול להיות החמצה של מצב רפואי אחר שיש לכם (במיוחד אם מדובר בחשד לקנדידה במערכת העיכול, שם יש עשרות מצבים בריאותיים שיכולים לגרום בדיוק לאותן התסמינים בלי הימצאות של קנדידה כלל). ולגרום לטיפול שלכם להיכשל או להשיג רק עזרה מועטה בהפחתת התסמינים אך לא להיעלמותם כיוון שלא הקנדידה היא בהכרח הגורם לאותם התסמינים. צריך לזכור שלעיתים שינויים תזונתיים קיצוניים שיאומצו על מנת להתמודד עם 'קנדידה', יעזרו לכם מעט אפילו אם אין לכם קנדידה – כיוון שחלק מהשינויים התזונתיים גם כך בריאים לגוף ויכולים להביא לו להטבה חלקית אך לא בגלל היעילות שלהם בהקשר של קנדידה.
(ישנם גם מטפלים המשתמשים בכל מיני שיטות אלטרנטיביות ואבחון דרך מכשירים שונים כגון מכשירי ביקום ומכשירי תדרים, אולם מהימנותם של מכשירים אלו מוטלת בספק גדול גם כך אפילו בזיהוי מצבים בריאותיים לא ספציפיים. קל וחומר הזיהוי הינו רעוע כשטוענים שהמכשירים יכולים "לזהות קנדידה". במרבית המקרים לא ברור על מה הסתמך המטפל בבואו לקבוע ש: "למטופל יש קנדידה" והזיהוי מסתמך על 'חולשה כללית' במערכת העיכול).
ואם בטוח יש לכם קנדידה? מיקוד – מיקוד – מיקוד
גם כאשר אכן בוודאות קיימת קנדידה פעילה אצלכם, חשוב לתת טיפול מדויק שלא מתפזר עם יותר מידי הגבלות תזונתיות ותוספי תזונה וכמובן להקפיד על התאמת הטיפול אל סוג ומיקום הקנדידה.
טיפול בקנדידה נרתיקית שונה בטיפול בקנדידה במערכת העיכול, וטיפול בקנדידה במערכת העיכול שונה מטיפול בקנדידה בלשון או בקנדידה מערכתית.
מיקוד בסוג הקנדידה ומתן טיפול מדויק בהתאם לסוג הקנדידה (הטיפול הינו עם דגשים תזונתיים שונים ותכשירים שונים לגמרי בכל אחד מן הסוגים) יכול לחסוך השקעה של משאבים נפשיים וכספיים או נקיטת צעדים תזונתיים מיותרים שמקשים על הניהול היומיומי ללא השגת המטרות הרצויות ואשר יכול לקחת זמן רב ללא צורך ממשי.
התזונה היא תמיד אותו הדבר?
עוד יש לדעת שבטיפול בקנדידה, לא כל מה ש'נהוג לשמוע' (במיוחד בכל מה שקשור לשמועות על מגבלה חריפה על סוכרים ופחמימות) הוא מדויק.
אף שלתזונה יש לעיתים תפקיד חשוב בהתמודדות עם הפטרייה – התזונה איננה חזות הכל.
ראשית, בחלק מן המקרים של קנדידה כלל אין צורך במגבלה תזונתית כך ש'פרוטוקול תזונת קנדידה' גנרי מן האינטרנט, עלול להסב עוגמת נפש במגבלות מיותרות המחלישות את הגוף – בלי לפתור את הבעיה.
גם כאשר שינויים תזונתיים נצרכים כחלק מהטיפול בקנדידה (תלוי בסוג המסוים שיש לכם וברקע לשגשוגה), טיפול תזונתי לבדו במקרים רבים לא יוכל להסיר את הפטרייה, ויש להשלים את הטיפול בצעדים נוספים בכדי לקבל תוצאות טובות. כאשר מבצעים צעדים משלימים, בטיפול משולב עם צמחי מרפא ייעודיים, יורדים חלק מן המגבלות התזונתיות שנהוג לתת בטיפול קלאסי בקנדידה ומגשימים את היעדים בזמן קצר יותר.
ועכשיו לנקודה החשובה ביותר שיש לציין באשר לעניין התזונה:
מגבלות תזונתיות קיצוניות כמעט אף פעם אינם מומלצות.
מדובר בפטרייה יחסית עמידה, כך שניסיון 'לחנוק' אותה בעזרת הגבלה מוחלטת (של סוכרים למשל) – נידונה לכישלון.
מגבלות חריפות מידי למעשה עלולות להזיק, משתי סיבות:
1. הן עלולות להזיק לגוף בשל מניעת חומרי תזונה מספקים שהגוף חייב בכדי שהוא יוכל כגוף בריא להפעיל נכונה את מערכת החיסון שלו ולסייע בעצמו בדיכוי של הקנדידה.
2. מגבלות חריפות יכולות להזיק ולגרום להחרפה של הקנדידה עצמה שתהפוך לעמידה יותר לטיפולים תרופתיים או צמחיים ולאלימה יותר מבחינת הנזק שהיא יכולה לגרום לגוף.
איך זה קורה? אמנם נכון שפטריית הקנדידה, כמו רוב הפטריות, מעדיפה כמזון ראשוני את הסוכר כמצע נוח ומהיר לגדילתה. אך עם זאת היא איננה הכרחית לה. מגבלה תזונתית חריפה של סוכרים למשל, יכול לגרום לפטריית הקנדידה לבצע אדפטציה (התאמה) למצב החדש ולהתחיל להשתמש בחומרים אחרים שאינם סוכר, לצורך גדילתה. באופן ספציפי יותר, זן קנדידה אלבקינס (הזן הנפוץ בזיהומי קנדידה בגוף) עובר אדפטציה בהיעדר מקורות מזון של סוכרים וחי ממגוון מקורות פחמנים אחרים כגון חומצה לקטית, חומצות אמינו (מחלבונים), שומנים מסוימים ועוד. כאשר אותו זן עובר אדפטציה אז הוא עמיד עוד יותר לתרופות, נדבק יותר לדופן התא, קשה יותר לחיסול, אלים יותר מבחינת השפעותיו על הגוף ובמקרים מסוימים הוא גם מפריש יותר רעלנים לסביבתו הקרובה ולזרם הדם.
יש לזכור, שככל שהפטרייה נמצאת יותר זמן בגוף, יש לה הזדמנויות לבצע אדפטציות, לעבור עוד סבב ועוד סבב ועוד סבב של דיאטות. כך שגם 'הרעבה' ממושכת מידי של הפטרייה או דיכוי חלקי שלה למספר חודשים שמקל במעט על הסימפטומים בלי למגר אותה בעזרת סיוע של תרופות או צמחי מרפא ייעודיים ובעזרת סיוע למערכת החיסון של הגוף שיוכל להסיר אותו באופן סופי ולדאוג שהפטרייה לא תשוב – הינו צעד בעייתי.
גישה טיפולית בקנדידה נרתיקית – עקרונות מרכזיים
המאמר הזה עוסק בקנדידה באופן כללי – במערכת העיכול, בנרתיק, בלשון, ובכל מה שקשור לאבחון, בלבולים נפוצים וטעויות שכדאי להימנע מהן. אבל כיוון שקנדידה נרתיקית היא נושא כל כך נפוץ שמעסיק נשים רבות, ובצדק – אני מנצל את ההזדמנות לפרט כאן קצת יותר גם על איך נראית גישה טיפולית מעשית במקרים כאלה.
לעיתים הטיפולים הקונבנציונאליים שניתנים (משחות ונרות אנטיביוטיים) מסלקים את הזיהום ביעילות אך הוא חוזר שוב ושוב. כדי להתמודד עם קנדידה נרתיקית באופן יסודי, יש צורך בגישה משולבת שכוללת מספר מרכיבים ולא רק טיפול מקומי בודד.
הכלים העיקריים שניתן לשלב (לא בהכרח את כולם יחד – זה תלוי במקרה ובהחלטה אסטרטגית):
– מרכיב אנטי-ספטי מקומי – נר נרתיקי אנטיביוטי או צמחי לטיפול ישיר בזיהום (לעיתים נדרש גם קרם לשיקום הריריות אחרת ישום אנטי-ספטי מקומי לבד, ישרוף ויכאב. קרם כזה הוא גם חלק משיקום לאחר מיגור הפטרייה).
– יישום פרוביוטי ייעודי – פרוביוטיקה שמכילה הרכב חיידקים ספציפי שנחקר לסביבה הנרתיקית. היישום יכול להיות מקומי או סיסטמי (דרך הפה), בהתאם להיסטוריה הרפואית.
– שיקום רירית נרתיקית – באמצעות פטריות מרפא ייעודיות שעובדות על רקמות ריריות בגוף, לצד פעילות מפחיתת סוכר.
– תמיכה חיסונית לטווח ארוך – פורמולה חיסונית למשך כ-3 חודשים לחיזוק יכולת הגוף להתמודד עם זיהומים עתידיים.
– מניעת הדבקה חוזרת – שמירה על הרגלי אורח חיים ספציפיים (חלק מהם חופפים לצעדים שמומלצים במאמר שלי על מניעת דלקות שתן חוזרות, עם שינויים מסוימים).
חשוב לדעת שלא צריך את כל הכלים שציינתי יחד – אבל כן צריך לפחות שילוב של שניים מהם. זה בדיוק מה שמבדיל בין טיפול שעובד לטיפול שנכשל: גישה חד-ממדית (למשל רק משחה אנטיביוטית) כמעט תמיד מובילה להדבקה חוזרת.
התייחסות לשינויים הורמונליים היא עוד מרכיב שחשוב לשים לב אליו:
אצל נשים בגיל המעבר, ישנה ירידה טבעית בעובי הרירית הנרתיקית שהופכת את האזור לפגיע יותר לזיהומים – ולכן יש מקום להוסיף לטיפול צמחים שמסייעים לעיבוי הרירית.
אצל נשים בגילאי הפוריות, שימו לב: אם את חווה אפיזודות של גרד או מופע קנדידה שחוזר אחרי כל מחזור וסת – זה דפוס מוכר שקשור לשינוי ההורמונלי שמתרחש בסיום הווסת, ויש דרכים להתמודד אתו באופן מונע ונקודתי.
הגישה לטיפול בקנדידה נרתיקית שונה בין מטופלת אחת לשנייה. אין נוסחה אחת שמתאימה לכולן. מתוך הניסיון הקליני שלי, אף פעם לא יצא לי לחזור על אותו הטיפול בדיוק פעמיים – בכל מקרה אני משתמש בשילוב שונה של כלים, בהתאם לסיפור של המטופלת.
(רק אדגיש – אם יש קנדידה נרתיקית, צריך לטפל. גם אם הקנדידה לא נמצאת בשאר הגוף. וזה לא קשור לעניין של קנדידה סיסטמית, שכמעט ואינה קיימת. הרבה פעמים יוצרים ערבוב בין התחומים).
מניעת של חזרת הקנדידה
חשוב לזכור שלאחר הטיפול בהסרת הקנדידה יש צורך בשימור המצב ובנקיטת צעדי-מנע כמו:
1. שיקום אזורי ההדבקה ושיקום הריריות הפגועות
2. שיפור הפעילות החיסונית של הגוף מפני זיהומים עתידיים
3. קולוניזציה של חיידקים טובים שנלחמים בקנדידה ואמורים למנוע מחיידקים פתוגניים ומפטריות מסוג קנדידה להתיישב באותם אזורים בעודף ולגרום לנזק. ישנם סוגי חיידקים שאמורים להימצא באופן טבעי באותם מקומות, על מנת שהקנדידה לא תחזור ומשיגים אותם או על ידי סוג תזונה פרה-ביוטי או על ידי תוספי פרוביוטיקה ייעודיים לתמיכה בתהליך הראשוני באותה התקופה שלאחר הסרה מוצלחת של הקנדידה.
מדובר בצעדים לא פחות חשובים מאשר הצעדים למיגור הקנדידה עצמה.
(לדוגמה, בכל מה שקשור לקנדידה נרתיקית, אנחנו יודעים שהמשחות האנטיביוטיות מסלקות את זיהום הקנדידה די ביעילות אך כמעט תמיד מתקיימת הדבקה חוזרת בתווך של שבועיים עד חצי שנה. פעמים רבות, לאחר טיפול 'מוצלח' נשים פוגשות דפוס של הדבקה בסוגי זיהומים אחרים וקולוניזציה באזורים סמוכים כמו זיהום חיידקי בדרכי השתן ודלקות שתן חוזרות כרוניות. טיפול אנטיביוטי באותן דלקות שתן – שהן מעולם לא סבלו מהן בעבר – גורר מאוחר יותר חזרה של זיהום פטרייתי של קנדידה בנרתיק וחוזר כחלילה.
(באשר לחלק מצעדי המנע לאחר טיפול בקנדידה נרתיקית תוכלו לקרוא במאמר שלי על "מניעת דלקות שתן חוזרות" שעוסק בזיהום בדרכי השתן אולם חלק מההמלצות בו תקפות גם למניעה של הדבקה חוזרת בקנדידה נרתיקית לצד צעדים נוספים שלא הוזכרו באותו מאמר ושייחודיים דווקא לטיפול בקנדידה נרתיקית).